Цистит у женщин. Симптомы и лечение
Содержание
1. В чем особенности заболевания 2. Немного анатомии 3. Причины цистита у женщин 4. Классификация 5. Симптомы 6. Осложненный цистит 7. Для чего необходимо обследование 8. Как и чем лечат цистит у женщин 9. Профилактика циститаМногие женщины уже прошли через это испытание, а у части из них цистит принял рецидивирующее течение. Это коварное заболевание, лечить которое должен только уролог. Из данной статьи вы узнаете, как протекает цистит и когда нужно срочно обращаться в клинику.
В чем особенности заболевания
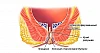
Цистит – это воспаление стенок мочевого пузыря (МП). Чаще всего он вызывается инфекцией, но иногда начало заболевания связано с другими причинами. Цистит у женщин – это одна из самых частых патологий. В силу анатомического строения нижней части мочевыводящих путей женщины болеют циститом чаще мужчин, так как инфекция легко проникает в МП из прямой кишки и влагалища через короткий и широкий мочеиспускательный канал (уретру).
Иногда (обычно у мужчин, но бывает и у женщин) заболевание чаще связано с анатомическими особенностями строения мочевого пузыря, мочекаменной болезнью, что приводит к застою мочи в МП и развитию хронического воспаления.
Заболеваемость циститами в России составляет около 1000 случаев на 100 000 населения в год.
Острый воспалительный процесс можно полностью вылечить, если своевременно обратиться к врачу. При отсутствии адекватного лечения острый процесс переходит в хронический, лечить его намного сложнее. Поэтому так актуален вопрос своевременного обращения в клинику.
Немного анатомии
Мочевой пузырь представляет собой полый растягивающийся мешок орган, в который по двум мочеточникам стекает попадает моча, образованная в почках. По бокам под углом в него впадают мочеточники, нижняя часть МП имеет отверстие, переходящее в уретру.
Стенки мочевого пузыря состоят из трех слоев: внутреннего слизистого, среднего из гладкой мускулатуры и наружного из соединительной ткани. Слизистая оболочка имеет подслизистый слой, где расположены многочисленные нервные окончания и сосуды. При опорожненном опорожнении мочевого пузыря она собирается в складки, расправляющиеся при его наполнении. Мышечная оболочка или детрузор состоит из нескольких слоев, расположенных в разном направлении. Это позволяет ей выдерживать достаточно высокое давление при наполнении МП. В местах впадения мочеточников и перехода в уретру круговые мышечные волокна образуют мощные зажимы (сфинктеры), не позволяющие моче двигаться в неправильном направлении.
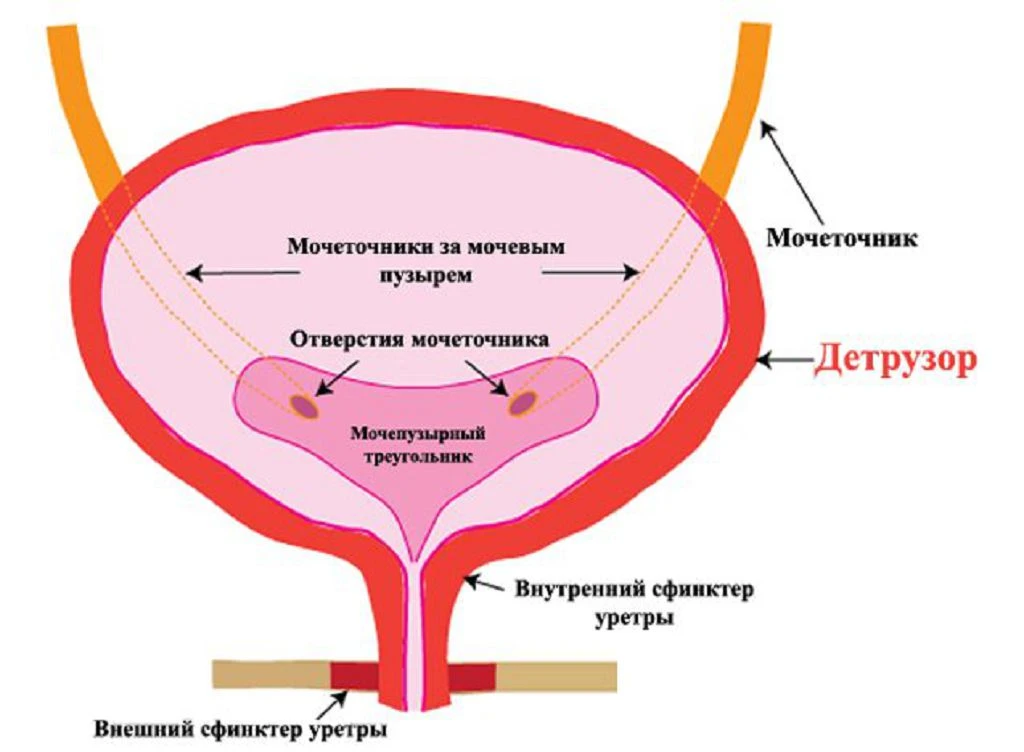
Анатомически выделяют верхушку, тело, дно и шейку мочевого пузыря, переходящую в уретру, а также треугольник, расположенный между мочеточниками и уретрой. В нем нет складок слизистой.
МП расположен сразу за лонным сочленением, имеет объем 700-500мл. но при наполнении более 200 мл, расположенные в его стенке барорецепторы (реагирующие на давление) подают сигнал в головной мозг о наполненности и человек испытывает позыв к мочеиспусканию. В норме это произвольный процесс, но при различных заболеваниях может стать непроизвольным. У женщин между мочевым пузырем и прямой кишкой находится матка и верхняя часть влагалища. Уретра у женщин короткая (до 2 – 5 мм) и достаточно широкая.
Причины цистита у женщин
У женщин основная причина – попадание инфекции (возбудители – кишечная палочка, стафилококки, клебсиеллы, протей и др.) из кишечника в уретру и мочевой пузырь. Организм женщины репродуктивного возраста с нормальным иммунитетом обычно справляется с такой ситуацией – защитную функцию выполняют женские половые гормоны эстрогены. Они стимулируют выработку особого секрета, препятствующего прилипанию (адгезии) возбудителей инфекции на слизистой мочевого пузыря. Поэтому воспаление этого органа чаще встречается у девочек и пожилых женщин при снижении гормональной активности. У женщин детородного возраста наличие инфекции связано с гормональными расстройствами, различными заболеваниями и внешними воздействиями, снижающими иммунитет.

Инфекция в МП может проникать через уретру (в том числе при ее воспалении - уретрите, часто вызываемом половыми инфекциями) или из верхних мочевыводящих путей при воспалительных процессах в почках. В норме развитию цистита препятствует регулярное опорожнение МП. Но при застойных явлениях в МП на фоне анатомических особенностей строения мочевыводящих путей, наличии камней риск развития цистита увеличивается.
Инфекция может попадать в МП по кровеносным и лимфатическим сосудам из близлежащих и отдаленных очагов инфекции – воспалительных процессах в мочеполовых органах, тонзиллитах, гайморитах, холециститах и др. заболеваниях.
Причиной острого цистита может быть аллергический, токсический процесс, воздействие физических факторов. Но затем к асептическому воспалению почти всегда присоединяется инфекция.
Хронический цистит иногда развивается при нейрогенном мочевом пузыре, когда из-за заболеваний и травм позвоночника нарушается связь между периферической (барорецепторы в стенке МП) и центральной нервной системой, что вызывает застой мочи и способствует размножению попавшей в МП инфекции.
У беременных женщин цистит часто развивается на фоне естественного снижения иммунитета.
Развитию цистита способствуют следующие внешние и внутренние факторы:
- простуда и переохлаждение – из-за снижения общего и местного иммунитета;
- высокие физические и нервно-психические нагрузки – за счет истощения и снижения защитных сил организма;
- хронические заболевания, приводящие к ослаблению организма; особенно опасны сахарный диабет и СПИД, вызывающие иммунодефициты; иногда воспаление МП развивается на фоне заболеваний органов пищеварения, в том числе, при запорах и дисбактериозе;
- гормональные расстройства у женщин со снижением содержания в крови эстрогенов; особенно опасны такие состояния при беременности;
- воспалительные заболевания почек и мочевыводящих путей, мочекаменная болезнь;
- воспалительные заболевания репродуктивной системы – вульвовагиниты, цервициты, аднекситы;
- травмирование слизистой уретры или МП, вызванное медицинскими манипуляциями (катетеризация, цистоскопия) или операциями;
- врожденные или приобретенные нарушения структуры мочевыводящих путей, приводящие к застою мочи в МП - близкое расположение наружного отверстия уретры к влагалищу и анальному отверстию у женщин, короткая длина и широкое отверстие уретры, сужения различных отделов мочевых путей, мочекаменная болезнь;
- нарушение правил гигиены.
Сочетание инфекционных и предрасполагающих факторов приводит к попаданию инфекции в МП, ее адгезии и размножению на поверхности слизистой. Слизистая МП воспаляется, отекает. При проникновении инфекции в подслизистый слой расширяются и разрушаются кровеносные сосуды, что может приводить к попаданию в мочу крови (геморрагический цистит). Острое воспаление продолжается 6 – 7 дней, после чего проходит или приобретает хронический рецидивирующий характер.
Классификация
Выделяют следующие виды и формы циститов:
1. В соответствии с этиологией:
- инфекционные: неспецифические, вызванные условно-патогенной микрофлорой (кишечной палочкой, стафилококками и др.; специфические – вызванные половыми инфекциями, туберкулезом;
- неинфекционные – вызванные аллергией, токсическими или физическими факторами.
2. В соответствии с особенностями развития:
- первичные – развиваются в здоровом МП;
- вторичные – на фоне уже имеющегося заболеваний или нарушений строения МП.
3. В соответствии с особенностями течения:
- острые;
- хронические – с рецидивами не менее двух раз подряд.
4. В соответствии с путями проникновения инфекции:
- восходящие – из уретры;
- нисходящие – из верхних мочевых путей - почек и мочеточников;
- гематогенные и лимфогенные – через кровь или лимфу.
5. В соответствии с особенностями воспалительного процесса:
- серозно-катаральные - с отеком слизистой;
- гнойные – с образованием гноя;
- геморрагические - с разрушением сосудистых стенок в подслизистом слое;
- язвенно-некротические – с образованием язв и участков омертвения тканей;
- интерстициальные – синдром болезненного мочевого пузыря - с глубокими разрушениями стенки МП и последующим рубцеванием;
- инкрустирующие – обменные, развиваются у пожилых с образованием солевых прослоек слизистой.
Симптомы
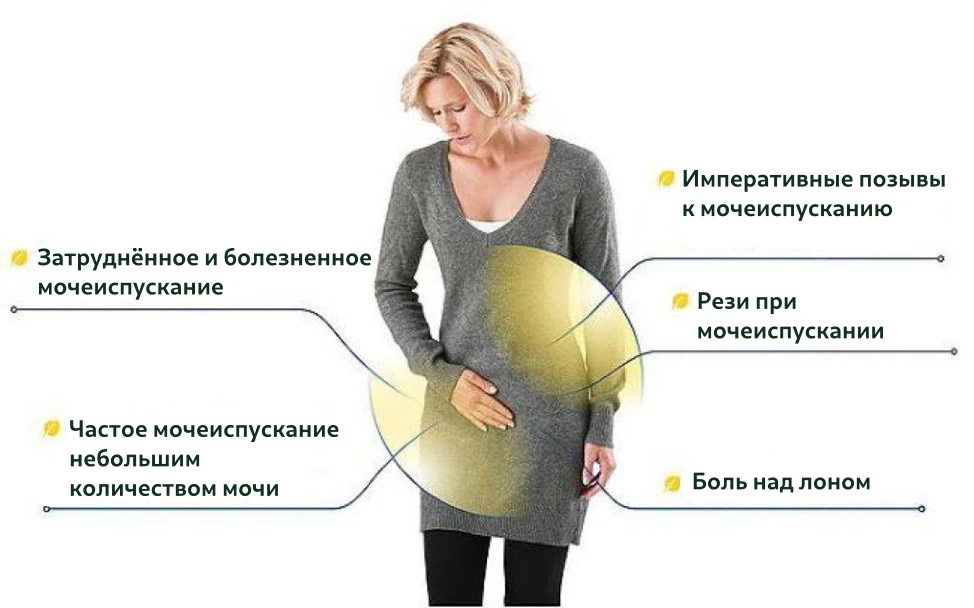
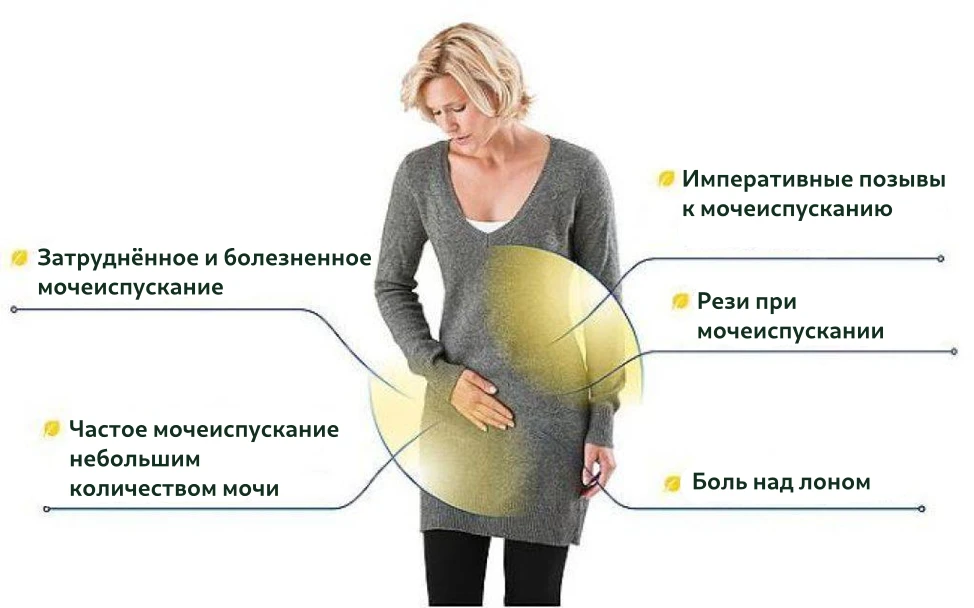
Острый цистит. Характерное начало – острые императивные (повелительные) позывы к мочеиспусканию. Процесс мочеиспускания очень болезненный, сопровождающийся спазмами, моча мутная, красноватая из-за примеси крови, зловонная, выделяется малыми порциями. Императивные позывы следуют один за другим и не всегда заканчиваются выделением мочи. Болит вся нижняя часть живота, повышается температура тела, возникает озноб, недомогание. Мучительные симптомы цистита у женщин продолжаются около недели. Исходом острого воспаления МП может быть:
- полное выздоровление – если имеется хороший иммунитет;
- осложнение – переход острого воспаления на другие мочеполовые органы;
- переход острого воспаления в хроническое рецидивирующее.
Хронический цистит имеет волнообразное течение: ремиссии сменяются обострениями с симптоматикой умеренной интенсивности. Появляются императивные позывы к мочеиспусканию разной степени болезненности, моча может иметь неприятный запах и цвет мясных помоев. Обострение продолжается около недели, затем постепенно стихает.
При интерстициальном цистите с глубоким поражением стенок мочевого пузыря боли могут быть очень интенсивными и мучительными, а позывы к мочеиспусканию повторяться по несколько десятков раз днем и ночью.
Осложненный цистит
Различные осложнения развиваются в основном при наличии:
- обструктивных (препятствующих движению – пассажу - мочи) нарушений мочевыводящих путей: аномалий развития и расположения почек, сужений мочеточников или уретры, пузырно–мочеточниковых рефлюксов (обратного заброса мочи), мочекаменной болезни и др.;
- сопутствующих заболеваний, приводящих к развитию иммунодефицита - сахарного диабета, СПИДа и др.;
- присоединения госпитальной инфекции, нечувствительной к большинству антибиотиков после проведения медицинских манипуляций и операций.
Возможные осложнения цистита:
- нагноения стенки мочевого пузыря и расположенных рядом органов;
- распространение инфекции на почки с развитием пиелонефрита; острый пиелонефрит протекает тяжело, с лихорадкой и нарушением общего состояния; хронический может протекать незаметно и со временем приводить к развитию хронической почечной недостаточности;
- нарушение пассажа мочи с формированием рефлюксов и камней;
- нарушение функции сфинктеров с развитием хронического недержания мочи;
- сморщиванию и уменьшению объема мочевого пузыря;
- повышению риска развития онкологических процессов.
Для чего необходимо обследование
Предварительный диагноз уролог может поставить после первичного осмотра пациента. Но его нужно подтвердить и установить причины развития цистита. Для этого назначают следующие диагностические исследования:
- общий и биохимический анализы крови – выявления воспалительных, аллергических. обменных, гормональных, функциональных нарушений;
- общий анализ мочи и исследование по Нечипоренко – выявление наличия и характера воспаления МП;
- микробиологическое исследование мочи – выявление инфекции и ее чувствительности к антибактериальным препаратам;
- мазок из половых путей на ИППП, бактериальную флору;
- УЗ-исследование почек и мочевого пузыря до и после мочеиспускания;
- при необходимости – МРТ, консультация врачей других специальностей (гинеколога, эндокринолога) и назначенное ими обследование.
При хроническом и осложненном процессе дополнительно назначают:
- комбинированное уродинамическое исследование для выявления функциональных нарушений мочеиспускания - урофлоуметрия, ретроградная цистометрия, профилометрия, электромиография тазового дна;
- цистоскопия (эндоскопическое исследование внутренней поверхности МП с использованием оптической аппаратуры) с биопсией (взятием ткани на гистологическое исследование).
Как и чем лечат цистит у женщин
Неосложненный цистит у женщин лечат амбулаторно. Назначают:
- Постельный или полупостельный режим, регулярное опорожнение кишечника, приостановка половой жизни (не менее недели), соблюдение гигиенических требований.
- Диета при цистите – молочно-растительная пища, обильное питье, ограничение соли, раздражающих специй, копченостей, спиртных напитков, крепкого чая и кофе.
- Медикаментозная терапия;
- После устранения острых явлений – физиопроцедуры.

Медикаментозная терапия при цистите:
- при сильных болевых спазмах и лихорадке – обезболивающие, противовоспалительные, жаропонижающие средства в сочетании с лекарствами, снимающими спазм гладкой мускулатуры;
- для подавления инфекции – уросептики, антибактериальные препараты в соответствии с результатами микробиологического анализа; при остром цистите лечение можно начать с одноразового приема в течение трех дней антибиотиков широкого спектра действия;
- для активизации иммунитета – иммуномодуляторы;
- коррекция выявленных гормональных нарушений.
Осложненный цистит лечится длительно, желательно в условиях стационара, с чередованием курсов антибактериальной терапии и приема фитопрепаратов, отваров и настоев лекарственных растений.
После устранения обострения применяются местные процедуры – инстилляции (введение в мочевой пузырь) растворов и гелей, содержащих антибиотики, глюкокортикоидные гормоны, обезболивающие и противовоспалительные средства, физиопроцедуры.
Показаниями для хирургического лечения являются наличие гнойных процессов и нарушений пассажа мочи. Проводятся экстренные операции и манипуляции, устраняющие гнойные осложнения. Восстановление нарушений пассажа мочи осуществляется в плановом порядке после устранения воспаления.
Профилактика цистита
Для предупреждения заболевания необходимо:
- соблюдать правила личной гигиены;
- больше двигаться, закаляться;
- избегать переохлаждений и стрессов;
- регулярно опорожнять мочевой пузырь;
- своевременно лечить гинекологические заболевания, устранять или пролечивать очаги инфекции (кариозные зубы, заболевания ЛОР-органов и др.).
И самое главное: при появлении у женщины частого болезненного мочеиспускания нужно не заниматься самолечением, а сразу обращаться в клинику.
Наши специалисты

Врач уролог
Запишитесь на прием
+7 (4872) 71-60-60

Мы поможем, запишитесь на приём.